Ostatnia aktualizacja 28 lipca 2022
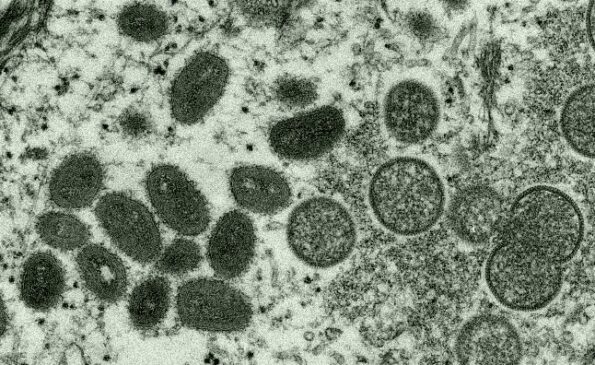
Ospa małpia to rzadka choroba, która jest wywoływana przez zakażenie wirusem ospy wietrznej.
Wirus ospy wietrznej należy do rodzaju Orthopoxvirus w rodzinie Poxviridae. Do rodzaju Orthopoxvirus należą również wirus variola (wywołujący ospę wietrzną), wirus vaccinia (stosowany w szczepionce przeciwko ospie wietrznej) oraz wirus ospy krowiej.
Ospa małpia została po raz pierwszy odkryta w 1958 roku, gdy w koloniach małp hodowanych do celów badawczych wystąpiły dwa ogniska choroby przypominającej ospę, stąd nazwa “ospa małpia”.
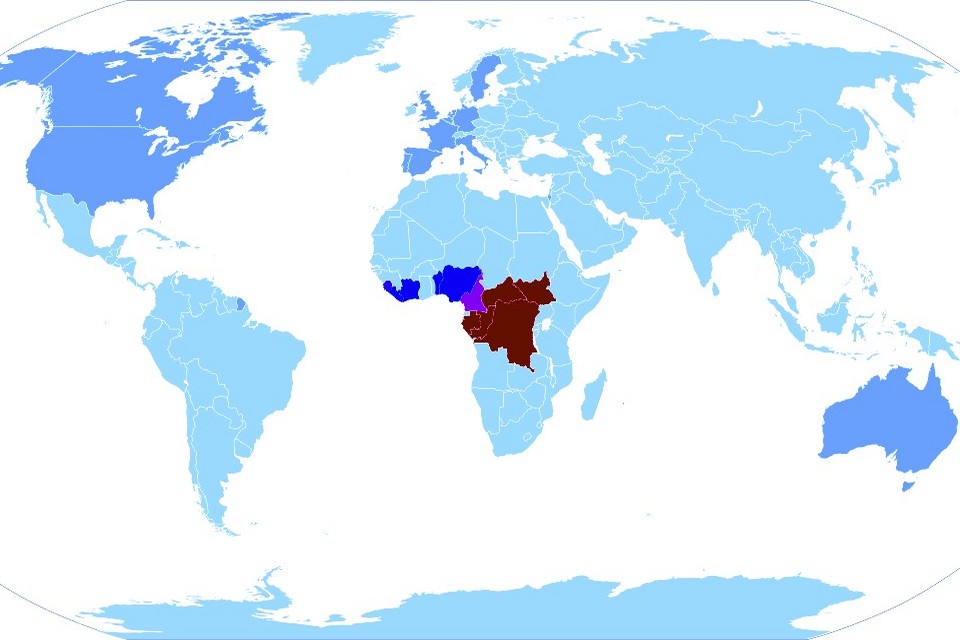
Pierwszy przypadek ospy małpiej u ludzi odnotowano w 1970 roku w Demokratycznej Republice Konga (DRK) w okresie wzmożonych wysiłków na rzecz wyeliminowania ospy prawdziwej. Od tego czasu ospę małpią odnotowano u ludzi w kilku innych krajach Afryki Środkowej i Zachodniej: Kamerunie, Republice Środkowoafrykańskiej, Wybrzeżu Kości Słoniowej, Demokratycznej Republice Konga, Gabonie, Liberii, Nigerii, Republice Konga i Sierra Leone. Większość zakażeń występuje w Demokratycznej Republice Konga.
Wcześniej przypadki ospy małpiej u ludzi wystąpiły poza Afryką w związku z podróżami międzynarodowymi lub importowanymi zwierzętami, w tym w Stanach Zjednoczonych, a także w Izraelu, Singapurze i Wielkiej Brytanii.
Naturalny rezerwuar małpiej ospy pozostaje nieznany. Jednak gryzonie afrykańskie i ssaki naczelne (np. małpy) mogą być nosicielami wirusa i zarażać ludzi.
Objawy i symptomy
U ludzi objawy ospy małpiej są podobne do objawów ospy wietrznej, ale łagodniejsze. Ospa małpia zaczyna się gorączką, bólem głowy, mięśni i wyczerpaniem. Główna różnica między objawami ospy wietrznej i małpiej polega na tym, że ospa wietrzna powoduje obrzęk węzłów chłonnych (limfadenopatię), podczas gdy ospa wietrzna nie powoduje takiego obrzęku. Okres inkubacji (czas od zakażenia do wystąpienia objawów) w przypadku ospy małpiej wynosi zwykle 7-14 dni, ale może wynosić od 5 do 21 dni.
Choroba zaczyna się od:
- Gorączka
- Bólu głowy
- Bóle mięśni
- Ból pleców
- Obrzęk węzłów chłonnych
- Dreszcze
- Wyczerpanie
- W ciągu 1-3 dni (czasem dłużej) od wystąpienia gorączki u pacjenta pojawia się wysypka, często zaczynająca się na twarzy, a następnie rozprzestrzeniająca się na inne części ciała.
Wysypka związana z ospą małpią może być mylona z innymi chorobami, które są częściej spotykane w praktyce klinicznej (np. kiła wtórna, opryszczka, chancroid i varicella zoster). Jednak przy ocenie pacjentów z charakterystyczną wysypką uzasadnione jest duże podejrzenie ospy małpiej, szczególnie u osób, które zgłaszają kontakty seksualne z innymi osobami i u których występują zmiany w okolicy narządów płciowych lub u osób zgłaszających podróże w miesiącu poprzedzającym wystąpienie choroby lub kontakt z podejrzanym lub potwierdzonym przypadkiem ospy małpiej.

Zmiany chorobowe, zanim ustąpią, przechodzą przez następujące etapy:
- Plamki
- Grudki
- Pęcherzyki
- Krostki
- Strupy
Choroba trwa zwykle od 2 do 4 tygodni. W Afryce ospa małpia powoduje zgon nawet u 1 na 10 osób, które zachorowały na tę chorobę.
Transmisja
Do przeniesienia wirusa ospy wietrznej małpiej dochodzi, gdy osoba ma kontakt z wirusem pochodzącym od zwierzęcia, człowieka lub z materiałów skażonych wirusem.
Wirus dostaje się do organizmu przez uszkodzoną skórę (nawet jeśli nie jest widoczna), drogi oddechowe lub błony śluzowe (oczy, nos lub usta). Do przeniesienia wirusa ze zwierzęcia na człowieka może dojść przez ugryzienie lub zadrapanie, przygotowanie mięsa, bezpośredni kontakt z płynami ustrojowymi lub materiałem zmienionym chorobowo, albo pośredni kontakt z materiałem zmienionym chorobowo, np. przez skażoną ściółkę.
Uważa się, że do przeniesienia zakażenia z człowieka na człowieka dochodzi głównie przez duże kropelki oddechowe. Kropelki oddechowe zazwyczaj nie są w stanie przemieścić się na odległość większą niż kilka metrów, dlatego konieczny jest długotrwały kontakt twarzą w twarz. Inne metody przenoszenia choroby z człowieka na człowieka obejmują bezpośredni kontakt z płynami ustrojowymi lub materiałem zmienionym chorobowo oraz pośredni kontakt z materiałem zmienionym chorobowo, np. przez skażoną odzież lub pościel.
Żywiciel rezerwuarowy (główny nosiciel choroby) ospy małpiej jest nadal nieznany, chociaż podejrzewa się, że gryzonie afrykańskie odgrywają rolę w przenoszeniu choroby. Wirus wywołujący małpią ospę został wyizolowany od zwierzęcia w naturze tylko dwa razy. W pierwszym przypadku (1985 r.) wirus został wyizolowany od chorego gryzonia afrykańskiego – wiewiórki w regionie Equateur w Demokratycznej Republice Konga. W drugim przypadku (2012 r.) wirus został wyizolowany z martwego niemowlęcia mangusty znalezionego w Parku Narodowym Tai na Wybrzeżu Kości Słoniowej.
Co ludzie powinni zrobić:
Osoby, u których mogą wystąpić objawy ospy małpiej, powinny skontaktować się z lekarzem.
Dotyczy to wszystkich osób, które:
• Podróżowały do krajów Afryki Środkowej lub Zachodniej, części Europy, gdzie odnotowano przypadki ospy małpiej, lub innych obszarów z potwierdzonymi przypadkami ospy małpiej w ciągu miesiąca przed wystąpieniem objawów,
• Zgłosiły kontakt z osobą, u której potwierdzono lub podejrzewano ospę małpią.
Profilaktyka
Istnieje szereg środków, które można podjąć, aby zapobiec zakażeniu wirusem ospy małpiej:
• Unikać kontaktu ze zwierzętami, które mogą być nosicielami wirusa (w tym ze zwierzętami chorymi lub padłymi na terenach, gdzie występuje ospa małpia).
• Unikać kontaktu z materiałami, które miały kontakt z chorym zwierzęciem, np. ze ściółką.
• Odizolować zakażonych pacjentów od innych osób, które mogą być narażone na ryzyko zakażenia.
• Przestrzegać zasad higieny rąk po kontakcie z zakażonymi zwierzętami lub ludźmi. Na przykład mycie rąk wodą z mydłem lub stosowanie płynu do dezynfekcji rąk na bazie alkoholu.
Leczenie
Obecnie nie ma sprawdzonego, bezpiecznego leczenia zakażenia wirusem ospy wietrznej. W celu opanowania epidemii ospy wietrznej można zastosować szczepionkę przeciwko ospie wietrznej, leki przeciwwirusowe oraz immunoglobulinę odpornościową (Vaccinia Immune Globulin – VIG).
W UE dopuszczony jest Tecovirimat firmy SIGA Technologies Netherlands B.V. link: https://www.ema.europa.eu/ to lek przeciwwirusowy stosowany w leczeniu ospy prawdziwej. Tecovirimat został przebadany pod kątem leczenia ospy prawdziwej, małpiej ospy, ortopoksywirusa i choroby ortopoksywirusowej. Tecovirimat został zatwierdzony przez Health Canada w grudniu 2021 r. i przez Komisję Europejską w styczniu 2022 r. Poza ospą prawdziwą, jest również wskazany w leczeniu powikłań związanych z replikacją wirusa krowianki po szczepieniu przeciwko ospie prawdziwej oraz w leczeniu ospy krowiej u dorosłych i dzieci. Tecovirimat jest dostępny zarówno w postaci doustnej, jak i dożylnej.
Lekarze weterynarii powinni wziąć pod uwagę wszystkie ssaki podatne na ospę małpią i zdawać sobie sprawę z tego, jak choroba przenosi się ze zwierzęcia na zwierzę.
Lekarze weterynarii, którzy zdecydują się leczyć zwierzęta z podejrzeniem ospy małpiej, powinni stosować środki ostrożności w zakresie kontroli infekcji, aby chronić siebie, personel, klientów, a także inne zwierzęta w klinice.
Zwierzęta podejrzane o zakażenie nie powinny przechodzić przez poczekalnię kliniki weterynaryjnej, ani nie powinny być zabierane do wspólnego pomieszczenia zabiegowego. Wszystkie zabiegi lecznicze i diagnostyczne powinny być wykonywane w pokoju badań. Liczba osób przebywających w pomieszczeniu, w którym przeprowadzane jest badanie i mających kontakt ze zwierzęciem, powinna być ograniczona do jak najmniejszej liczby.
Najczęstszą drogą przenoszenia ospy małpiej ze zwierząt na ludzi wydaje się być bezpośredni kontakt z zakażonym zwierzęciem; nie można jednak wykluczyć możliwości przenoszenia drogą powietrzną.
Podczas badania zwierząt, u których podejrzewa się ospę małpią, lekarze weterynarii i personel powinni stosować następujące środki ostrożności:
Higiena rąk: Należy przestrzegać zasad higieny rąk po każdym kontakcie z chorym zwierzęciem i ze skażonymi powierzchniami.
Środki ochrony osobistej: Używać fartucha i rękawic ochronnych przy każdym kontakcie z chorym zwierzęciem i skażonymi powierzchniami. Stosować ochronę oczu (np. szczelnie przylegające gogle lub osłonę twarzy), jeżeli prawdopodobne jest rozpryskiwanie lub rozpylanie płynów ustrojowych. Podczas wchodzenia do sali badań lub obszaru opieki nad pacjentem należy stosować ochronę dróg oddechowych, należy nosić maski chirurgiczne w celu ochrony przed przeniesieniem zakażenia przez kontakt lub duże krople. Zużyty sprzęt do opieki nad pacjentem należy traktować w sposób zapobiegający zanieczyszczeniu skóry i odzieży.
Usuwanie odpadów: Zamknąć i usunąć skażone odpady po konsultacji z państwowymi lub lokalnymi urzędnikami ds. zdrowia. Nie wyrzucać odpadów na wysypiska lub składowiska. Podściółka, klatka, zabawki, miski z jedzeniem i wodą zwierzęcia nie powinny być wyrzucane do śmieci w klinice lub na wysypisko, ponieważ materiał ten może być potencjalnie zakaźny. Należy skontaktować się z państwowym lub lokalnym urzędem zdrowia w celu uzyskania dalszych instrukcji. Przedmioty, których nie można usunąć, należy zdezynfekować tak, jak skażoną powierzchnię.
Czyszczenie środowiska: Upewnić się, że istnieją procedury czyszczenia i dezynfekcji skażonych powierzchni środowiskowych. Można użyć dowolnego szpitalnego detergentu-dezynfektora obecnie używanego w placówkach opieki zdrowotnej do sanityzacji środowiska. Należy przestrzegać zaleceń producenta dotyczących rozcieńczenia (tj. stężenia), czasu kontaktu i ostrożności w obchodzeniu się z produktem.
Pranie: Prać bieliznę (np. ręczniki, odzież) w gorącej wodzie z detergentem. Można używać zwykłej pralki. Użycie wybielacza chlorowego podczas prania w gorącej wodzie może zapewnić dodatkowe bezpieczeństwo. Przy przenoszeniu zabrudzonej bielizny należy zachować ostrożność, aby uniknąć bezpośredniego kontaktu ze skażonym materiałem. Zabrudzonej bielizny nie należy potrząsać ani w inny sposób przenosić, co mogłoby spowodować rozproszenie cząstek zakaźnych.
Źródło: gov, ema.eu, wikipedia
Inne materiały
- Znakomity
- Bardzo Dobry
- Dobry
- Przeciętny
- Słaby
- Beznadziejny









Więcej
Detoks narkotykowy alkoholowy nikotynowy
Lista 100 substancji biochemicznych toksycznych wśród nich nie tylko tal ale leki trudno wykryć
Liczba Lekarzy i Pielęgniarek