Ostatnia aktualizacja 28 lipca 2022
Rządowe Centrum Bezpieczeństwa poinformowało dziś, że w ciągu ostatniej doby 10 osób zmarło z powodu wychłodzenia. Od 1 listopada 2016 r. w Polsce w wyniku wychłodzenia zmarło 65 osób.
Co to jest odmrożenie, wychłodzenie organizmu? Jak postępować w przypadku zetknięcia się z ofiarami tych pojęć?
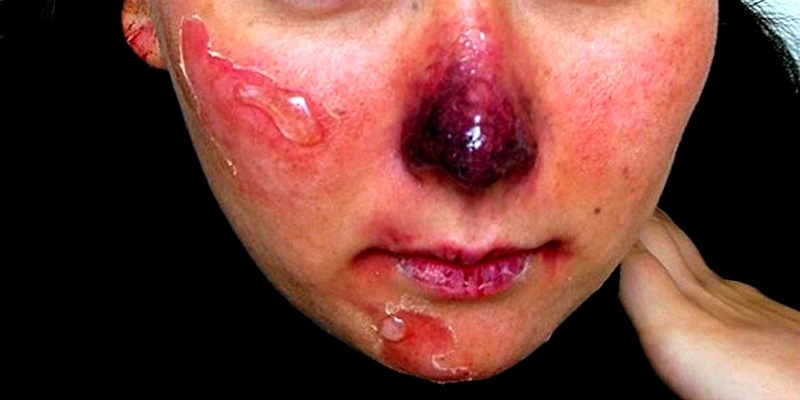
Odmrożenie jest najczęstszym urazem tkankowym spowodowanym oddziaływaniem niskiej temperatury na powierzchnie ciała, w wyniku którego temperatura tkanek spada poniżej 0°C. Powstałe kryształki lodu uszkadzają strukturę komórek i wywołują mikrozatorowość. Proces ulega przyspieszeniu, gdy tkanki kontaktują się z dobrymi przewodnikami ciepła, jak metale, woda czy gaz. Występują głównie u osób będących pod wpływem alkoholu, bezdomnych, ale również u osób aktywnych tj. turyści. Bezpośrednia ekspozycja na silny i zimny wiatr (współczynnik wiatr – duża wilgotność) naraża na szybkie odmrożenie tkanki narządów najbardziej oddalonych od tułowia:
- kończyny górne i dolne (szczególnie palce, dłonie i stopy) – organizm ogranicza w nich przepływ krwi, aby „zaoszczędzić” ciepło;
- głowę (uszy, nos, policzki) – udowodniono, że stosowanie dodatkowej warstwy kremu/emulsji/maści na twarzy nie zapobiega odmrożeniom, co więcej – może nawet zwiększać ich ryzyko.
Czynniki sprzyjające odmrożeniu
- alkohol, nikotynizm;
- niedostosowane do warunków atmosferycznych ubranie, wilgotna odzież;
- bezruch, długotrwałe unieruchomienie utrudniające krążenie;
- miażdżyca naczyń obwodowych;
- zmęczenie, wyniszczenie.
Klasyfikacja odmrożeń
- I° (powierzchowny) – odrętwienie, swędzenie i zaczerwienie skóry z wyraźnym zbielałym lub woskowym obszarem uszkodzonej tkanki;
- II° (średni) – znaczny obrzęk, zaczerwienienie, pojawiają się pęcherze zawierające treść surowiczą lub mleczną;
- III° (głęboki) – obecne na powierzchni skóry pęcherze powiększają się, a ich wnętrze zawiera krwisto-surowiczy płyn, uszkodzenie głębokich warstw skóry;
- IV° (ciężki) – martwica skóry, a niekiedy tkanek położonych głębiej pod skórą, obejmuje mięśnie, kości doprowadzając do mumifikacji palców lub całej kończyny.
Pierwsza pomoc przedmedyczna
- Na miejscu zdarzenia należy stopniowo przywracać prawidłową temperaturę odmrożonych tkanek (przywracanie krążenia w odmrożonych tkankach często powoduje wystąpienie bardzo silnego bólu i intensywnego przekrwienia, nawet w ciężkich odmrożeniach)
- Chronić przed wychłodzeniem uprzednio ocieplonych tkanek – termoizolacyjny koc ratunkowy „folia życia NRC” (złotą stroną na zewnątrz powierzchni ciała), stopniowe ogrzewanie poszkodowanego – podnoszenie temp, ciała o około 0,5°C na godzinę
- Zabezpieczyć odmrożone części ciała przed dodatkowymi urazami mechanicznymi
- Jeżeli poszkodowany jest przytomny unieść kończyny celem zmniejszenia obrzęku
- Przetransportować poszkodowanego do ciepłego (nie gorącego) pomieszczenia bądź do szpitala
- Zdjąć mokrą odzież, rękawiczki, buty, biżuterię z palców rąk (dłonie/stopy zanurzyć w letniej wodzie początkowo o temp.30°C, a następnie 36°C)
- Jeśli nie ma ciepłej wody – owinąć odmrożoną część ciała w lekko ogrzany ręcznik
- Na odmrożone policzki, nos czy uszy nałożyć czyste (nie gorące) opatrunki
- Jeśli na skórze są widoczne pęcherze lub sino-czerwone albo blade plamy – zastosować suche, czyste luźne. opatrunki, najlepiej z jałowej gazy unikając ucisku
- Jeżeli poszkodowany jest nieprzytomny, należy sprawdzić oddech i tętno, w razie braku – ABC resuscytacji oraz wezwanie Zespołu Ratownictwa Medycznego (tel. 999 lub 112).
Uwaga! Nie należy:
- Stosować suchego nawiewu ciepła, termoforów jak również narażać na ponowne wychłodzenia ogrzanych tkanek oraz chodzenie – prowadzi to do jeszcze cięższego uszkodzenia komórek (zagrożenie martwicą)
- Gwałtownie poruszać poszkodowanym (nawet nieznaczne ruchy, powodują przepływ ciepłej jeszcze krwi z tułowia w wyziębione kończyny)
- Masować a zwłaszcza rozcierać okolic odmrożonych śniegiem (zasoby wychłodzonej krwi obwodowej mogą spowodować zatrzymanie pracy serca)
- Przekłuwać pęcherzy
- Podawać do picia alkoholu, który przyspiesza wychłodzenie (można podać ciepłe, osłodzone ale nie gorące napoje).
Hipotermia (wychłodzenie organizmu)
Skutki działania zimna na organizm ludzki opisywane były już w czasach antycznych. Hipokrates doradzał, aby krwawiącego człowieka układać na śniegu lub lodzie. Uważał też, że „człowiek przeżyje dłużej w zimie niż w lecie, niezależnie od tego, w której okolicy głowy znajduje się rana”. W latach 30. XX w.,zwrócono uwagę, że podczas I wojny światowej ranni żołnierze pozostawieni na śniegu mieli większe szanse przeżycia, niż ci okrywani kocami i pojeni ciepłymi płynami. Podczas II wojny światowej i wojny o Indochiny lekarze uważali, że chłodzeni ranni przeżywają dłużej. Hipotermia (wychłodzeniu organizmu) jako jednostka chorobowa, czyli skutek ogólnoustrojowego działania niskiej temperatury na organizm człowieka, została uznana dopiero w połowie XX w. O hipotermii mówimy, jeżeli temperatura tzw. centralna obniży się poniżej 35°C.
Hipotermia jako choroba może rozwinąć się jako pierwotna i niezależna jednostka lub wtórnie do innych schorzeń i zaburzeń homeostazy organizmu. W obu przypadkach podstawowym czynnikiem wywołującym jest zimno. Organizm ludzki jest stałocieplny, co oznacza, że posiada zdolność do utrzymywania stałej temperatury centralnej niezależnie od warunków zewnętrznych. W istocie, stan homeotermii podlega głębszej i dokładniejszej kontroli autonomicznej niż homeostaza krążenia. W określonych warunkach, gdy mechanizmy obronne organizmu zawodzą, utrata ciepła zaczyna przewyższać produkcję i temperatura ciała zaczyna się obniżać. W tym momencie zostaje uruchomiona kaskada zaburzeń narządowych i układowych prowadzących – o ile nie wdrożono leczenia – do śmierci! W swoim „naturalnym” przebiegu hipotermia prowadzi po początkowym pobudzeniu do stopniowej depresji praktycznie wszystkich układów organizmu. Poszczególnym stadiom klinicznym hipotermii przypisuje się umownie odpowiednie zakresy temperatury centralnej,ale obraz kliniczny i nasilenie poszczególnych objawów mogą być w dużym stopniu zróżnicowane osobniczo – często w zależności od czynników behawioralnych, kulturowych oraz okoliczności zdarzenia i zaburzeń współistniejących.
Definicja i klasyfikacja
Hipotermia pourazowa – obniżenie temperatury centralnej poniżej 36°C w związku z doznanym urazem. W lekkich obrażeniach wychłodzenie stwierdza się u <10% chorych, a w ciężkich u 30–50%.
Uwagi praktyczne!
- Hipotermię pourazową należy podejrzewać u każdej ofiary, która doznała urazu, a okoliczności i warunki zewnętrzne wskazują na możliwość utraty ciepła!
- W warunkach upośledzonej termoregulacji, np. u osób w podeszłym wieku i bardzo małych dzieci, hipotermia może wystąpić już przy niewielkim działaniu zimna!
- Wychłodzenie organizmu z rozległymi obrażeniami zwiększa śmiertelność – w każdym przypadku zaleca się zabezpieczenie pacjenta przed utratą ciepła za pomocą dostępnych środków!
- Hipotermia głęboka spowalnia metabolizm – zwiększa tolerancję na niedotlenienie i może zapewnić ochronę mózgu nawet przez 5 godzin prowadzenia zabiegów resuscytacyjnych!
- U chorych po nagłym zatrzymaniu krążenia (NZK) stosuje się łagodną hipotermię leczniczą (tzw. hipotermię terapeutyczną) polegającą na obniżeniu temperatury ciała do 32–33°C na okres 24–36 godzin. Podstawowym celem takiego postępowania jest zmniejszenie ryzyka powikłań w obrębie mózgu poprzez działanie ochronne na ośrodkowy układ nerwowy (OUN)!
- Hipotermia stanowi element opieki poresuscytacyjnej i ma na celu zmniejszenie ryzyka zgonu i poprawę jakości życia chorego!
- Hipotermia przypadkowa może nas zabić, hipotermia terapeutyczna odpowiednio kontrolowana w warunkach szpitalnych jest sprzymierzeńcem ratującym życie wielu pacjentów!
Mechanizmy obronne/adaptacyjne organizmu
Obkurczenie skórnych naczyń krwionośnych:
- Pierwsza linia obrony przed zimnem – zmniejszenie utraty ciepła
- Temperatura skóry obniża się, ciepło „magazynowane” w narządach wewnętrznych
- Około 10% objętości krwi przemieszcza się do krążenia centralnego
- Pojawia się już przy temperaturze centralnej 36,5°C. Drżenia mięśniowe/dreszcze:
- Druga i ostatnia linia obrony (pojawiają się 1°C poniżej pierwszej linii, czyli przy 35,5°C)
- Utrzymują się przez 4–6 godzin do wyczerpania zapasów glikogenu w mięśniach
- Hamowane są przez leki (narkotyczne, uspokajające, przeciwdepresyjne), alkohol oraz współistniejące obrażenia ciała
- Zwiększają produkcję ciepła o 50–100% .
PIERWSZA POMOC PRZEDMEDYCZNA
Ważnym elementem jest zapobieganie dalszej utracie ciepła, unikanie czynników destabilizujących chwiejną homeostazę, w razie potrzeby zapewnienie właściwego standardu resuscytacji i transport do właściwego ośrodka. Próby agresywnego ogrzewania są najczęściej nieskuteczne i mogą być na tym etapie niebezpieczne. Chorzy w III i IV stadium hipotermii powinni być transportowani bezpośrednio do szpitali, które posiadają dostęp do metod ogrzewania pozaustrojowego i doświadczenie w leczeniu.
Przekonanie o wyjątkowej skuteczności folii metalizowanych jest nieuzasadnione – w rzeczywistości ich właściwości są podobne do każdego innego materiału o podobnej grubości. Folia metalizowana jest lekka i poręczna, ale sama – nawet szczelnie nałożona – nie jest w stanie zastąpić wielowarstwowego okrycia (ta sama uwaga dotyczy pojedynczej warstwy folii bąbelkowej). Najskuteczniejsze są profesjonalne, stosowane przez wojsko i górskie służby ratunkowe okrycia przypominające śpiwory. Źródła ciepła (o ile konieczne) powinny być układane na tułowiu i nigdy bezpośrednio na skórę.
Śmiertelność w hipotermii wynosi 20–90% i zależy od stopnia i postaci hipotermii, chorób współistniejących i prawdopodobnie od sposobu ogrzewania. Nie istnieją oficjalne rekomendacje dotyczące sposobów ogrzewania w poszczególnych stadiach hipotermii. W zależności od dostępności sprzętu a także wiedzy i inwencji personelu w praktyce stosuje się co najmniej kilkanaście metod w różnych konfiguracjach (optymalną i bezpieczną prędkością podnoszenia temperatury jest 1–1,5°C na godzinę). W ostrej hipotermii pierwotnej, o ile nie doszło do zatrzymania krążenia rokowanie jest zazwyczaj dobre. Zgon spowodowany samym wychłodzeniem następuje najczęściej w trakcie ogrzewania – w ciągu 24 godzin od przyjęcia. Krytyczne dla pacjentów z wtórną hipotermią, którzy przeżyli ten etap są jednak kolejne doby, w których rozwijają się objawy niewydolności wielonarządowej wynikające zazwyczaj z zaostrzenia chorób współistniejących. Z tego powodu zaleca się aby leczenie było prowadzone w oddziałach intensywnej terapii, w warunkach umożliwiających wszechstronne monitorowanie hemodynamiczne i w razie konieczności zastosowanie inwazyjnych metod dostarczania ciepła.(Polskie Towarzystwo Pielegniarstwa Ratunkowego)
Inne materiały
- Znakomity
- Bardzo Dobry
- Dobry
- Przeciętny
- Słaby
- Beznadziejny












Więcej
Czy ludzie agresywni powinni być izolowani i co się dzieje z ich mózgiem?
Czy Polsce grozi epidemia Ćpunów?
Ci ludzie są tak głupi a może tak mądrzy albo chorzy?