
Ostatnia aktualizacja 28 lipca 2022
We wczesnej literaturze, jednym z najbardziej uderzających objawów zgłoszonych do niedoboru witaminy C choroby szkorbutu była wyraźna podatność na infekcje, zwłaszcza zapalenie płuc. Wyniki autopsji z 1920 roku wskazują, że zapalenie płuc było jednym z najczęstszych powikłań szkorbutu i było dominującą przyczyną śmierci. Zaobserwowano również, że szkorbut niemowlęcy predysponuje dzieci do infekcji, szczególnie dróg oddechowych. Według Hemila wyniki te potwierdziły obserwacje o ustąpieniu epidemii zapalenia płuc w Sudanie, gdy zastosowano leczenie przeciwszkorbutowe w licznych przypadkach szkorbutu, które wystąpiły w tym samym czasie. I odwrotnie, pojawiły się również doniesienia o szkorbucie w następstwie epidemii zakaźnych, co sugeruje, że infekcje mogą poważnie uszczuplić poziom witaminy C w organizmie. Opisy przypadków wskazują, że u dzieci objawy szkorbutu pojawiły się po lub równocześnie z infekcjami dróg oddechowych. Autorzy stwierdzili, że “być może zwiększone potrzeby metaboliczne związane z tą infekcją zdemaskowały subkliniczny niedobór witaminy C” i że “szkorbut wystąpił w wyniku ich zwiększonego zapotrzebowania na witaminę C z powodu stresu choroby w połączeniu z ubogim spożyciem diety. Dlatego zaleca się, aby w czasie choroby uważać na spożycie witaminy C, pamiętając, że ostra choroba szybko wyczerpuje zapasy kwasu askorbinowego. Osoby już niedożywione są bardziej podatne na ten rozwój” . Podobnie, inni donosili o objawach szkorbutu po potwierdzonej lub podejrzewanej infekcji dróg oddechowych, stwierdzając, że “posocznica pochodzenia pokarmowego lub płucnego, prowadząca do utrzymującego się zapotrzebowania metabolicznego, mogła działać jako czynnik poprzedzający” .
Niepotwierdzone i epidemiologiczne obserwacje związku pomiędzy statusem witaminy C a infekcjami zostały poparte badaniami na zwierzętach z wykorzystaniem świnek morskich wymagających witaminy C oraz myszy z niedoborem oksydazy L-gulono y-laktonowej (Gulo), enzymu ograniczającego tempo syntezy witaminy C. Identyfikacja bakterii w tkankach skorbutowatych świnek morskich we wczesnej literaturze doprowadziła do błędnej hipotezy niektórych badaczy, że szkorbut może być w rzeczywistości chorobą zakaźną. Badania wykazały zwiększoną ciężkość zakażeń u skorbutowatych świnek morskich, z wyższą śmiertelnością obserwowaną u zwierząt z niedoborem witaminy C zakażonych Pseudomonos oeruginoso w porównaniu do zwierząt z niedoborem witaminy C. Myszy Gulo z niedoborem witaminy C były trzykrotnie bardziej narażone na śmierć po zakażeniu Klehsicllo pneumonioe niż myszy z niedoborem witaminy C.
Płuca wydają się być szczególnie podatne na niedobór witaminy C z niedoborem witaminy C myszy Gulo wykazują większą patologię płuc po zakażeniu grypą. I odwrotnie, zakażenie zwierząt P. ocruginosn i wirusem grypy A spowodowało obniżenie poziomu witaminy C w tkankach i płynach, prawdopodobnie z powodu odpowiedzi zapalnej i nasilonego stresu oksydacyjnego. Co ciekawe, stwierdzono, że samo zakażenie zmniejsza pojemność antyoksydacyjną bardziej niż dieta uboga w witaminę C u świnek morskich, co sugeruje duże zużycie antyoksydantów podczas zakażenia. Chociaż u zakażonych myszy zaobserwowano podwyższone markery stresu oksydacyjnego, nie stwierdzono znaczących różnic w poziomach produktów utleniania u myszy z niedoborem i niedoborem witaminy C, co wskazuje, że witamina C może działać poprzez mechanizmy inne niż zmiatanie oksydantów. Ogólnie rzecz biorąc, badania na zwierzętach potwierdzają dwukierunkową zależność pomiędzy witaminą C a infekcją.
ZAPALENIE PŁUC I WITAMINA C
Zapalenie płuc jest ostrym zakażeniem płuc, które może być wywołane przez szereg drobnoustrojów, w tym pochodzenia bakteryjnego, grzybiczego lub wirusowego. Drobnoustroje te docierają do dolnych dróg oddechowych i w zależności od czynników wirulencji drobnoustrojów, odporności gospodarza i integralności barier powodują stan zapalny w pęcherzykach płucnych, a w konsekwencji zapalenie płuc. Rozpoznanie jest zwykle ustalane na podstawie obrazu radiograficznego, wskazującego na zacienienie płata lub segmentu płuca, oraz oceny klinicznej lekarza, a leczenie empiryczne polega na szybkiej interwencji przeciwbakteryjnej. Objawy obejmują kaszel, gorączkę, bóle, pocenie się i dreszcze, a u niektórych pacjentów może wystąpić opłucnowy ból w klatce piersiowej i dezorientacja. Infekcje dolnych dróg oddechowych, takie jak zapalenie płuc, są główną przyczyną zachorowalności i śmiertelności na całym świecie. W 2016 r. infekcje dolnych dróg oddechowych spowodowały prawie 2,4 mln zgonów na całym świecie, co czyni infekcje dolnych dróg oddechowych szóstą wiodąca przyczyna umieralności dla wszystkich grup wiekowych i wiodąca przyczyna zgonów wśród dzieci poniżej 5 lat. Odpowiadało to ponad 335 milionom epizodów zakażeń dolnych dróg oddechowych i ponad 65 milionom przyjęć do szpitala w 2016 roku. Śmiertelność z powodu zakażeń dolnych dróg oddechowych jest wysoka u osób starszych, a wskaźniki wzrastają ze względu na coraz bardziej starzejącą się populację, przy czym liczba osób dorosłych w wieku powyżej 70 lat wzrosła o 50% w latach 2000-2016 .
Streptocouus pneumonioe jest główną przyczyną zachorowalności i umieralności z powodu zakażeń dolnych dróg oddechowych na świecie, przyczyniając się do większej liczby zgonów niż wszystkie inne oceniane etiologie łącznie . Badania wykazały również, że zwiększona zapadalność na zapalenie płuc jest związana z wyższą deprywacją i jest szczególnie rozpowszechniona w krajach rozwijających się, gdzie ubóstwo jest bardziej rozpowszechnione.
Zapalenie płuc zostało odnotowane jako jedno z najczęstszych powikłań i przyczyn śmiertelności u osób ze szkorbutem, co sugeruje istotny związek pomiędzy statusem witaminy C a infekcjami dolnych dróg oddechowych. Przesłankę tę potwierdzają meta-analizy trzech badań interwencyjnych, które wykazały, że profilaktyczne podawanie co najmniej 200 mg/d witaminy C zmniejszało częstość występowania zapalenia płuc w badanych populacjach. Ponadto analiza statusu witaminy C u pacjentów z zapaleniem płuc i zespołem ostrej niewydolności oddechowej wykazała istotnie niższe stężenia witaminy C u pacjentów w porównaniu ze zdrowymi osobami z grupy kontrolnej, a stężenia okazały się odwrotnie skorelowane z ciężkością choroby. Aż do 40% pacjentów z zapaleniem płuc wykazywało jawny niedobór witaminy C (tj. stężenie witaminy C w osoczu krwi wynosiło wszystkie [imol/L], a jej poziom pozostawał niski przez co najmniej 4 tygodnie. Badania te wskazują na większe wykorzystanie, a potencjalnie również większe zapotrzebowanie na witaminę C podczas infekcji dolnych dróg oddechowych.
Wczesne doniesienie Klennera wskazywało, że podanie 2-4 boskich dożylnych lub domięśniowych dawek witaminy C pacjentom z zapaleniem płuc zmniejszyło objawy nudności, bólu głowy, temperatury i sinicy. Kolejne badania interwencyjne wykazały, że podawanie doustnej lub dożylnej witaminy C zmniejszało nasilenie objawów ze strony układu oddechowego, szczególnie u najciężej chorych, a także skracało czas pobytu w szpitalu w sposób zależny od dawki. A trend w kierunku zmniejszenia śmiertelności zaobserwowano w badaniu interwencyjnym Hunta i wsp., a w nowszym badaniu kontrolowanym przypadków, w którym zastosowano wyższą dawkę 6-gigabajtowej dożylnej witaminy C (w połączeniu z tiaminą i hydrokortyzonem), wykazano znaczne (56%) zmniejszenie śmiertelności u pacjentów z ciężkim zapaleniem płuc. Co ciekawe, Cathcart wysunął hipotezę, że pacjenci z ciężkimi infekcjami dróg oddechowych i zapaleniem płuc mają większe zapotrzebowanie na witaminę C na podstawie obserwacji, że mogą oni tolerować ponad 10-krotnie większe dawki niż zwykle tolerowane przez jelita 4-1S g/24 godziny. Mochalkin oceniali stężenie witaminy C w osoczu po interwencji i zaobserwowali, że podawanie 0,2S-0,8 g/d witaminy C było niewystarczające do utrzymania początkowego statusu witaminy C u pacjentów, natomiast podawanie 0,S-1,6 g/d witaminy C było w stanie utrzymać status witaminy C w osoczu pacjentów przez czas trwania badania (30 dni). Jednak te stężenia w osoczu były nadal niewystarczające (tj. US 0 [imol/L), co sugeruje wymóg Al.6 g/d dla nasycenia statusu osocza. Tak więc pacjenci z ciężkimi zakażeniami, takimi jak zapalenie płuc, mają większe zapotrzebowanie na witaminy C, a dawki witaminy C zapewniające odpowiedni do nasycenia osocza status witaminy C u tych pacjentów wydają się mieć korzystny wpływ na wyniki leczenia.
SEPSA I WITAMINA C
Sepsa jest stanem zagrażającej życiu dysfunkcji narządowej spowodowanej dysregulacją odpowiedzi gospodarza na zakażenie. Sepsa charakteryzuje się głęboką dysregulacją układu krążenia, metabolizmu i układu odpornościowego i jest główną przyczyną śmierci z powodu zakażenia. U pacjentów, u których rozwinie się wstrząs septyczny, śmiertelność szpitalna może sięgać nawet 50%. Postępowanie w sepsie polega na resuscytacji płynami w przypadku hipoperfuzji i podawaniu leków wazopresyjnych u osób we wstrząsie. Globalne szacunki mówią o prawie 32 milionach przypadków sepsy i ponad milionie zgonów rocznie. Mimo że śmiertelność z powodu sepsy zmniejsza się, szczególnie w krajach rozwiniętych, takich jak Stany Zjednoczone i Australia, częstość występowania sepsy nadal wzrasta, prawdopodobnie z powodu starzenia się populacji. Pomimo ogromnych wysiłków badawczych zmierzających do znalezienia skutecznych metod leczenia sepsy, jak dotąd większość z nich okazała się nieskuteczna. Co więcej, pacjenci, którzy przeżyli sepsę, mogą często mieć długotrwałą niepełnosprawność fizyczną, zaburzenia funkcji poznawczych lub problemy psychologiczne, takie jak lęk, depresja i zespół stresu pourazowego, które znacząco wpływają na jakość ich życia.
Badania kazuistyczne konsekwentnie wskazują na istotnie niższy status witaminy C u pacjentów w stanie krytycznym, szczególnie tych z sepsą. Ci krytycznie chorzy pacjenci mają zdecydowanie najniższy status witaminy C w porównaniu z innymi powszechnie występującymi stanami chorobowymi. Niższy status witaminy C u tych pacjentów był związany z nasilonym stanem zapalnym (poziom białka C-reaktywnego), większą ciężkością choroby (dni na oddziale intensywnej terapii [ICU]) i niewydolnością wielonarządową. Prawie 40% pacjentów ze wstrząsem septycznym miało niedobór, a prawie 90% miało hipowitaminozę C, mimo że otrzymywali zalecane dawki dojelitowe i pozajelitowe. Podawanie 1 g/d witaminy C krytycznie chorym pacjentom okazało się niewystarczające do podniesienia stężenia witaminy C w osoczu powyżej wartości granicznej hipowitaminozy C, ale 3 g/d powodowało nasycenie osocza (tj. 70 [imol7L]). Ostatnie dane farmakokinetyczne wskazują, że podawanie krytycznie chorym pacjentom witaminy C w dawce 2 g/d, w postaci bolusa lub ciągłego wlewu, powodowało uzyskanie stężenia w osoczu w zakresie normy, chociaż hipowitaminoza C wystąpiła u niektórych pacjentów po zaprzestaniu interwencji, co sugeruje, że aby temu zapobiec, może być wymagane stałe leczenie. Ogólnie rzecz biorąc, wyniki te wskazują, że zapotrzebowanie na witaminę C u krytycznie chorych pacjentów jest około 10-krotnie wyższe niż u osób zdrowych, u których witamina C w osoczu nasyca się zwykle przy spożyciu 0,2 g/d.
U krytycznie chorych pacjentów, którym podawano dożylnie witaminę C w dawce 3 g/d (w połączeniu z różnymi innymi witaminami i minerałami o działaniu antyoksydacyjnym), stwierdzono poprawę wyników leczenia, w tym zmniejszenie niewydolności narządowej, długości pobytu na OIT i w szpitalu, śmiertelności, zapalenia oraz zakażeń/pokarmów. Jednak w przypadku interwencji skojarzonych trudno jest określić, który składnik (składniki) przyczynia się do uzyskania różnych wyników, zwłaszcza że stężenia wyjściowe różnych składników nie są zwykle oceniane u chorych przed rozpoczęciem leczenia.
W 2014 roku opublikowano wyniki pierwszego badania I fazy, w którym oceniano dożylną witaminę C jako monoterapię u chorych z sepsą. W badaniu tym 24 chorych z ciężką sepsą leczono dożylnie witaminą C w dawce 0, S0 lub 200 mg/kg mc. na dobę, co zapewniło zależne od dawki zmniejszenie niewydolności narządowej układu oraz zmniejszenie biomarkerów prozapalnych (białko C-reaktywne i prokalcytonina) i biomarkerów uszkodzenia tkanek (trombodulina). Chociaż badanie to nie miało mocy umożliwiającej wykrycie zmniejszenia w śmiertelności, mniejsza liczba uczestników zmarła w ramionach leczonych. Następnie w randomizowanym badaniu kontrolowanym przeprowadzonym z udziałem 28 chorych we wstrząsie septycznym, którym podawano dożylnie witaminę C w dawce 100 mg/kg mc. na dobę, wykazano istotne zmniejszenie zapotrzebowania na wazopresory (dawka i czas podawania noradrenaliny) oraz radykalne (78%) zmniejszenie śmiertelności 28-dniowej. Nie zaobserwowano różnicy w długości pobytu na oddziale intensywnej terapii. W innym niedawno przeprowadzonym randomizowanym badaniu, w którym 100 chorym we wstrząsie septycznym podawano 6 g witaminy C lub placebo, również stwierdzono zmniejszenie zapotrzebowania na wazopresory i skrócenie czasu pobytu na OIT. Nie zaobserwowano jednak różnic w śmiertelności w OIT, czasie trwania wentylacji mechanicznej czy stosowaniu terapii nerkozastępczej pomiędzy obiema grupami.
W kilku ostatnich badaniach badano skuteczność podawania koktajlu witaminy C z tiaminą (witaminą B1), z hydrokortyzonem lub bez. Przeprowadzono badanie typu “przed i po”, w którym 47 pacjentów z ciężką sepsą leczono 6 g/d dożylnie witaminą C w połączeniu z 0,4 god tiaminy (witaminy B1) i hydrokortyzonem, i porównano z 47 osobami z retrospektywnej kontroli, które również otrzymywały hydrokortyzon według uznania lekarza prowadzącego. W badaniu tym wykazano również mniejsze zapotrzebowanie na wazopresory, a także mniejszą niewydolność narządową układu i zapotrzebowanie na terapię nerkozastępczą. Ponadto w grupie, w której zastosowano tę interwencję, zaobserwowano radykalne (79%) zmniejszenie śmiertelności szpitalnej. W mniejszym randomizowanym badaniu, w którym podawano ten sam koktajl witaminy C, tiaminy i hydrokortyzonu 24 pacjentom po operacji kardiochirurgicznej ze wstrząsem septycznym, wykazano zmniejszenie zapotrzebowania na wazopresynę i noradrenalinę oraz zmniejszenie stężenia prokalcytoniny w grupie leczonej, chociaż nie zaobserwowano różnicy w punktacji sekwencyjnej oceny niewydolności narządowej (SOFA) między obiema grupami. Niedawna retrospektywna analiza pacjentów z sepsą, którym podawano ten sam koktajl, nie wykazała jednak wpływu leczenia na żaden z ocenianych wyników (tj. śmiertelność i długość pobytu w szpitalu i na oddziale intensywnej terapii, leczenie nerkozastępcze z powodu ostrego uszkodzenia nerek lub czas do uniezależnienia się od wazopresorów). Należy zauważyć, że pacjenci zostali włączeni do analizy, jeśli otrzymali tylko jedną dawkę koktajlu, i chociaż analiza podgrupy 20 pacjentów, którzy otrzymali pełną dawkę przez 4 dni (lub do momentu wypisu) również nie wykazało znaczącego wpływu na wyniki, liczby te byłyby prawdopodobnie zbyt małe, aby zapewnić odpowiednią moc. W innym badaniu przed i po podaniu witaminy C i thiaminy, ale bez hydrokortyzonu, 229 pacjentom we wstrząsie septycznym nie stwierdzono wpływu na śmiertelność na OIT lub w szpitalu lub długość pobytu w porównaniu z 915 retrospektywnymi kontrolami. Jednak leczenie to stosowano tylko przez 1 dzień, a grupa leczona miała również istotnie większą wyjściową chorobowość niż grupa kontrolna. Mimo to, u chorych z najcięższą dysfunkcją narządową, leczenie zmniejszyło śmiertelność. Tak więc większość z tych małych badań wskazuje, że dożylne dawki 6-7 g/d witaminy C podawane przez 3-4 dni mogą poprawić wyniki leczenia chorych z sepsą i wstrząsem septycznym, w tym zmniejszyć zapotrzebowanie na wazopresory . Obecnie na całym świecie trwa kilkanaście zarejestrowanych randomizowanych badań kontrolowanych, których celem jest ustalenie, czy te zachęcające wyniki są powtarzalne.
OSTRA DYSFUNKCJA PŁUC
Ostre zakażenia układu oddechowego i sepsa mogą prowadzić do rozwoju ostrego uszkodzenia płuc, które w swojej najcięższej postaci określane jest jako zespół ostrej niewydolności oddechowej. W trakcie ostrego uszkodzenia płuc dochodzi do upośledzenia funkcji bariery oskrzelowo-pęcherzykowej, co prowadzi do zaburzeń przepuszczalności naczyń włosowatych i obrzęku płuc. Wywołane przez posocznicę ostre uszkodzenie płuc wiąże się również ze zmniejszeniem ekspresji i funkcji białek połączeń ścisłych w nabłonku płuc. Ponadto, pompy i kanały żelazowe, które normalnie funkcjonują w celu utrzymania ciągłego oczyszczania płuc z płynów, mogą być zaburzone we wczesnym okresie sepsy. W mysim modelu ostrego uszkodzenia płuc wywołanego sepsą, Fisher i wsp. wykazali, że jednoczesne podawanie myszom witaminy C w dawce 200 mg/kg łagodziło dysfunkcję płuc. Autorzy donoszą o zmniejszeniu przepuszczalności wody w płucach i nabłonka pęcherzyków płucnych oraz zwiększeniu klirensu płynu pęcherzykowego u zwierząt, którym podawano witaminę C. Ponadto zaobserwowano zwiększoną ekspresję pomp i kanałów żelazowych oraz zwiększoną ekspresję białek łączących ścisłe połączenia i cytoskeletalnych, przekraczającą zarówno poziom wywołany sepsą, jak i poziom kontrolny, co sugeruje zwiększoną transkrypcję genów w obecności witaminy C.
Badacze donieśli o synergistycznym współdziałaniu witaminy C i hydrokortyzonu w osłabianiu wywołanej lipopolisacharem nadprzepuszczalności komórek śródbłonka mikronaczyniowego płuc . Stwierdzono, że kombinacja ta normalizuje ekspresję i aktywację białek związanych z włóknami naprężenia aktyny, które odgrywają ważną rolę w tworzeniu i utrzymaniu adhezji komórka-komórka, w tym ścisłych połączeń. Ostatnio opublikowano opisy przypadków, w których wykazano dramatyczne zmiany w płucach.
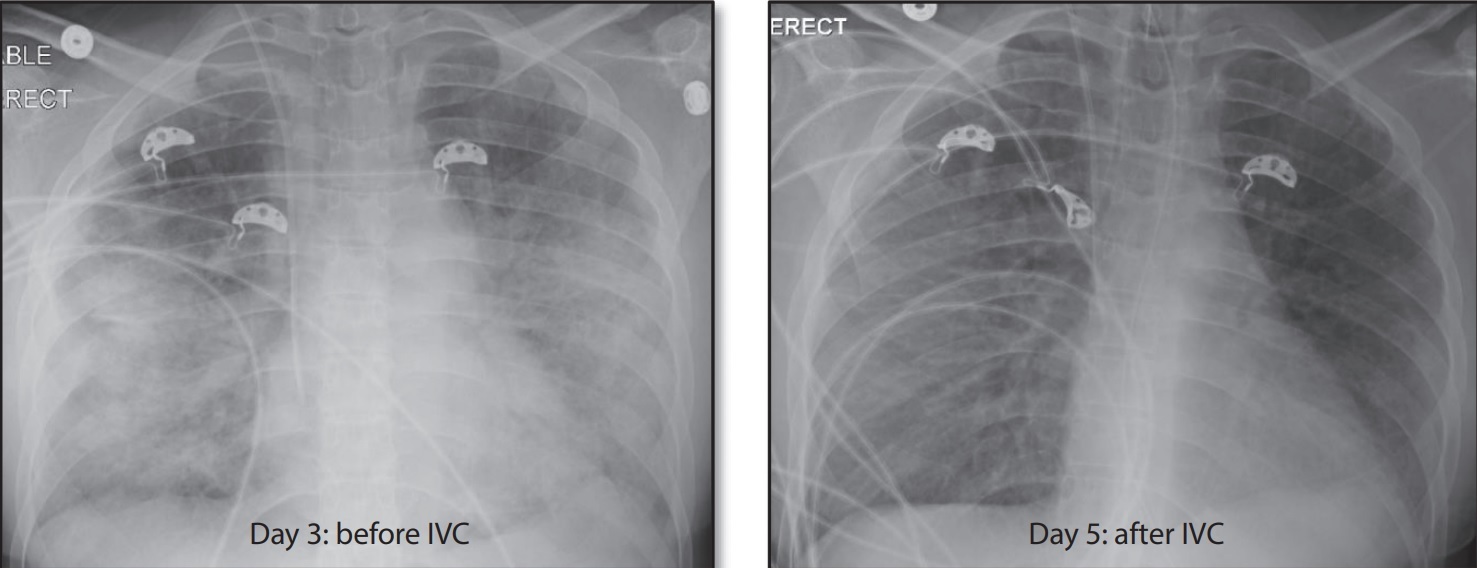
Rysunek. Zdjęcia rentgenowskie klatki piersiowej pacjenta septycznego z zespołem ostrej niewydolności oddechowej przed i po dożylnym podaniu witaminy C (IVC). Podawanie IVC (200 mg/kg/d) rozpoczęto w 4. dobie hospitalizacji, a zdjęcie rentgenowskie klatki piersiowej w 5. dobie wykazało znaczną poprawę w zakresie niedrożności. (Obrazy z Bharara, 2016 CC-BY.)
ROLA NEUTROFILÓW
Infiltracja i aktywacja neutrofilów w tkance płucnej w odpowiedzi na zakażenie stanowi podstawowy mechanizm dysfunkcji i uszkodzenia płuc wywołanego sepsą. Aktywowane neutrofile uwalniają reaktywne formy tlenu, enzymy proteolityczne i inne mediatory prozapalne, które mogą bezpośrednio uszkadzać tkanki i przedłużać proces zapalny. Neutrofile pozbawione komórek ulegają zwykle procesowi zaprogramowanej śmierci komórkowej zwanej apoptozą, co ułatwia usuwanie ich z miejsc zapalenia przez fagocytujące makrofagi. Proces ten zapobiega nadmiernemu uszkodzeniu tkanek i wspomaga ustępowanie stanu zapalnego. U pacjentów z sepsą odnotowano zmniejszoną apoptozę neutrofili, która wydaje się być związana z ciężkością choroby. Opóźniona apoptoza może być spowodowana regulacyjnym działaniem mediatorów prozapalnych, jak również oksydacyjną inaktywacją wrażliwych na redoks enzymów efektorowych kaspaz. Witamina C może być w stanie zmniejszyć uwalnianie mediatorów prozapalnych podczas sepsy, a także chronić wrażliwe na oksydację enzymy kaspazy w aktywowanych neutrofilach, chroniąc w ten sposób szlaki apoptotycznej śmierci komórek. Na poparcie tej tezy, neutrofile otrzewnowe izolowane od myszy z niedoborem witaminy C z nokautem Gulo wykazywały osłabioną apoptozę i zamiast tego podlegały nekrotycznej śmierci komórkowej. Te pozbawione witaminy C neutrofile nie były fagocytowane przez makrofagi in vitro i utrzymywały się w miejscach zapalenia in vivo. Ponadto Fisher i wsp. wykazali, że podanie myszom witaminy C w dawce 200 mg/kg złagodziło wywołaną zapaleniem otrzewnej sekwestrację neutrofili i zmniejszyło ekspresję mRNA mieloperoksydazy w płucach leczonych zwierząt. Wiązało się to również z niższą punktacją w skali ostrego uszkodzenia płuc i zmniejszoną śmiertelnością tych zwierząt. Usuwanie neutrofili z miejsc zapalenia może prawdopodobnie przyczynić się do zwiększonego oczyszczania płuc obserwowanego u pacjentów po infuzji witaminy C.
Neutrofile, które nie ulegają apoptozie, zamiast tego ulegają śmierci komórkowej. Następujące po niej uwalnianie składników wewnątrzkomórkowych, takich jak proteazy, może powodować rozległe uszkodzenie tkanek.Jedna z ostatnio zidentyfikowanych form śmierci neutrofilów, określana jako nekroptoza, występuje, gdy kaspazy są inaktywowane.
Nekroptotyczne szlaki sygnalizacyjne mogą prowadzić do uwolnienia “zewnątrzkomórkowe pułapki neutrofilów” (NETs) składające się z DNA neutrofilów, histonów i enzymów. Chociaż NETs zostały zaproponowane jako unikalna metoda zabijania drobnoustrojów, są one również zaangażowane w uszkodzenie tkanek i niewydolność narządów. Historie związane z NET mogą działać jak białka wzorca molekularnego związane z uszkodzeniem, aktywując układ odpornościowy i powodując dalsze uszkodzenie tkanek. Pacjenci z sepsą, lub u których rozwija się sepsa, mają znacznie podwyższony poziom krążącego DNA wolnego od komórek, który jest uważany za marker powstawania NET. Badania przedkliniczne na myszach z nokautem Gulo z niedoborem witaminy C wykazały zwiększoną ilość NET w płucach zwierząt septycznych i zwiększone krążące wolne od komórek DNA. Poziomy tych markerów były zmniejszone u zwierząt z niedoborem witaminy C lub u zwierząt z niedoborem witaminy C, którym podawano witaminę C 30 minut po indukcji sepsy. Ci sami badacze wykazali, że suplementacja ludzkich neutrofilów witaminą C w warunkach in vitro tłumiła indukowane estrem fosforu tworzenie NET. Podawanie septycznym pacjentom gramowych dawek witaminy C przez 4 dni nie spowodowało jednak obniżenia poziomu krążącego, wolnego od komórek DNA. Czas trwania leczenia mógł być zbyt krótki, lub rozpoczęte zbyt późno w procesie zapalnym, aby zapewnić korzystny efekt. Należy również zauważyć, że wolne od komórek DNA nie jest specyficzne dla DNA pochodzącego od neutrofilów, ponieważ może ono również pochodzić z tkanki martwiczej; jednak związek specyficznych dla neutrofilów białek lub enzymów, takich jak mieloperoksydaza, z DNA może potencjalnie wskazywać na jego źródło.
Pacjenci z ciężką infekcją wykazują również upośledzoną aktywność chemotaktyczna neutrofili, która może ograniczać zdolność tych komórek do migracji do miejsc zakażenia. Uważa się, że ten “paraliż” neutrofili jest częściowo spowodowany zwiększonym poziomem mediatorów immunosupresyjnych uwalnianych podczas kompensacyjnej odpowiedzi przeciwzapalnej obserwowanej po początkowej hiperstymulacji układu odpornościowego. Jednak możliwe jest również, że może się do tego przyczynić wyczerpanie witaminy C obserwowane podczas ciężkiej infekcji. Wsparcie dla tego założenia pochodzi z badań w latach 80. i 90. XX wieku, które wykazały, że upośledzona chemotaksja leukocytów obserwowana u pacjentów z nawracającymi infekcjami może zostać przywrócona w odpowiedzi na suplementację gramowymi dawkami witaminy C. Ponadto, suplementacja witaminą C noworodków z podejrzeniem sepsy radykalnie poprawiła chemotaksję neutrofili. Pacjenci z nawracającymi infekcjami mogą również wykazywać upośledzoną zdolność neutrofili do zabijania bakterii i fagocytozy, co może ulec znacznej poprawie po suplementacji gramowymi dawkami witaminy C, powodując długotrwałą poprawę kliniczną.
Neutrofile akumulują witaminę C wbrew gradientowi stężeń, co powoduje, że jej stężenie jest 50- do 100-krotnie wyższe niż stężenie w osoczu. Aktywny wychwyt witaminy C zachodzi za pośrednictwem wyspecjalizowanych sodozależnych transporterów witaminy C (SVCTs), a także może wystąpić po aktywacji neutrofilowej fali oksydacyjnej i akumulacji utlenionej formy witaminy C, kwasu dehydroaskorbinowego, za pośrednictwem transporterów glukozy (GLUTs). Uważa się, że nagromadzenie milimolarnych stężeń witaminy C wskazuje na ważną rolę tej witaminy w tych komórkach, a jej niedobór może upośledzać funkcje życiowe. Stwierdzono, że poziom witaminy C w leukocytach obniża się o połowę w ciągu 24 godzin od zakażenia górnych dróg oddechowych, a poziom ten powraca do normy po ustąpieniu infekcji. Badacze stwierdzili, że podawanie 6 g/d witaminy C podczas infekcji może złagodzić spadek poziomu witaminy C w leukocytach, chociaż 200 mg/d nie wpłynęło na spadek poziomu witaminy C w ciągu pierwszych kilku dni infekcji. Jednak w randomizowanym badaniu kontrolowanym u pacjentów z ostrymi infekcjami dróg oddechowych, którym podawano 200 mg/d witaminy C, wykazano ponowne uzupełnienie poziomu witaminy C w neutrofilach i komórkach jednojądrzastych w ciągu 2 tygodni, podczas gdy komórki wyizolowane z grupy placebo pozostawały na niskim poziomie. Tak więc uzupełnienie stanu witaminy C w neutrofilach poprzez podawanie witaminy C podczas infekcji może wzmocnić istotne funkcje neutrofilów.
MECHANIZMY DZIAŁANIA
Witamina C jest silnym, rozpuszczalnym w wodzie antyoksydantem, zdolnym do wymiatania szerokiej gamy reaktywnych form tlenu, chroniąc w ten sposób istotne struktury komórkowe, funkcje metaboliczne i szlaki sygnalizacyjne przed uszkodzeniem oksydacyjnym. Witamina C wykazuje również działanie przeciwzapalne, przy czym zaobserwowano odwrotne związki pomiędzy witaminą C a cytokinami prozapalnymi i reaktywnymi czynnikami ostrej fazy, takimi jak białko C-reaktywne oraz prokalcytonina. Ciężkie zakażenie i sepsa charakteryzują się znacznym stresem oksydacyjnym i nadmiarem mediatorów zapalnych, czasami określanych jako “burza cytokinowa”. Stresory te mogą przyczyniać się do patofizjologii sepsy, takiej jak upośledzenie przepływu mikrokrążenia, koagulopatia, zatykanie naczyń włosowatych, zwiększona dysfunkcja i przepuszczalność śródbłonka oraz niewydolność wielonarządowa. W związku z tym rola witaminy C w ciężkiej infekcji i sepsie często koncentrowała się na jej funkcjach antyoksydacyjnych i przeciwzapalnych oraz wpływie na szlaki sygnalizacyjne. Jednak mniej uwagi poświęcono jej roli jako kofaktora enzymatycznego.
Funkcje biosyntezy
Jedną z podstawowych ról witaminy C w organizmie jest działanie jako kofaktor dla rodziny metaloenzymów pełniących różne funkcje biosyntetyczne i regulacyjne. Enzymy te wprowadzają grupy hydroksylowe do biomolekuł i należą do dwóch głównych kategorii: dioksygenaz zależnych od żelaza i 2-oksoglutaranu oraz monooksygenaz zawierających miedź. Z pierwszej kategorii, witamina C jest od dawna znana jako kofaktor dla hydroksylaz lizylowych i prolowych niezbędnych do stabilizacji struktury trzeciorzędowej kolagenu, niezbędnego składnika naczyń krwionośnych. Witamina C może być również zdolna do stymulowania ekspresji mRNA kolagenu, być może poprzez swoje mechanizmy regulacji genowej opisane w dalszej części. Podobnie, witamina C jest kofaktorem dla dwóch hydroksylaz biorących udział w biosyntezie karnityny, cząsteczki niezbędnej do transportu kwasów tłuszczowych do mitochondriów w celu wytworzenia energii metabolicznej. W sepsie obserwuje się dysfunkcję mitochondriów i obniżony poziom ATP, dlatego witamina C może przyczynić się do reanimacji metabolicznej zarówno poprzez mechanizmy antyoksydacyjne, jak i kofaktorowe.
Witamina C jest również znana z tego, że ułatwia syntezę katecholamin: dopaminy, noradrenaliny i epinefryny w obrębie współczulnego układu nerwowego i rdzenia nadnerczy. Te katecholaminy są kluczowe dla odpowiedzi sercowo-naczyniowej na ciężką infekcję; zwiększają ciśnienie tętnicze poprzez wiązanie się z receptorami u-adrenergicznymi na komórkach mięśni gładkich naczyń krwionośnych i mogą promować zwiększoną kurczliwość serca i częstość akcji serca poprzez wiązanie się z receptorami d-adrenergicznymi na mięśniu sercowym. Witamina C jest kofaktorem dla monooksygenaza dopaminowa Q-hydroksylaza zawierająca miedź, która wprowadza grupę hydroksylową do dopaminy, tworząc noradrenalinę. Epinefryna jest następnie syntetyzowana w nadnerczach poprzez metylację grupy aminowej noradrenaliny. Ostatnie badania wskazują, że witamina C może również stymulować enzym limitujący tempo hydroksylazy tyrozyny poprzez recykling kofaktora enzymu, tetrahydrobiopteryny, ułatwiając w ten sposób hydroksylację L-tyrozyny do postaci prekursora dopaminy L-dopy. Niektóre dowody sugerują również, że witamina C może zwiększać syntezę hydroksylazy tyrozyny; jest to możliwe dzięki jej działaniu regulującemu geny, jak opisano poniżej.
Warto zauważyć, że tkanki, w których syntetyzowane są katecholaminy (tj. mózg i nadnercza) zawierają najwyższe poziomy witaminy C w organizmie, co wskazuje, że witamina ta odgrywa istotną rolę w tych narządach. Ponadto, zwierzęce modele niedoboru witaminy C wykazały znaczące zatrzymanie witaminy w mózgu podczas dietetycznego uszczuplenia, wspierając znaczenie witaminy C w ośrodkowym układzie nerwowym. Upośledzona synteza hormonów nadnerczy była obserwowana u krytycznie chorych pacjentów i jest prawdopodobnie częstym powikłaniem w ciężkiej sepsie. Co ciekawe, w modelach zwierzęcych z niedoborem witaminy C dochodzi do obniżenia poziomu noradrenaliny, szczególnie w nadnerczach. Badania wykazały, że witamina C jest również wydzielana z nadnerczy w ramach odpowiedzi na stres, co może prowadzić do wyczerpania witaminy C w nadnerczach w warunkach długotrwałego stresu. W związku z tym odpowiednia suplementacja witaminy C w sepsie może wspomagać endogenną syntezę wazoaktywnych amin katecholowych.
Witamina C jest również kofaktorem dla zawierającego miedź enzymu monooksygenazy amidującej peptydyloglicynę (PAM), który jest niezbędny do syntezy amidowanych hormonów neuropeptydowych amidowanych peptydów jest niezbędna dla ich aktywności biologicznej. Jednym z takich amidowanych hormonów peptydowych jest wazopresyna, znana również jako wazopresyna argininowa (AVP) lub hormon antydiuretyczny (ADH), która jest syntetyzowana w podwzgórzu, jest syntetyzowana w podwzgórzu, modyfikowana potranslacyjnie przez PAM, a następnie magazynowana w tylnej części przysadki . Wazopresyna jest wydzielana w odpowiedzi na zmniejszenie objętości krwi lub ciśnienia tętniczego albo zwiększenie osmolalności osocza.
Oddziałuje ona ze specyficznymi receptorami wyrażonymi przez komórki mięśni gładkich naczyń krwionośnych i kanały zbiorcze nerek, powodując odpowiednio skurcz naczyń i retencję wody.
Hormon jest syntetyzowany jako preprohormon, który przechodzi kolejne etapy rozszczepiania, aby wytworzyć prowasopresynę i ostatecznie prekursor o przedłużonym łańcuchu glj. Karboksyjno-końcowa reszta glicynowa prekursora wazopresyny ulega następnie ulega potranslacyjnej modyfikacji przez zależny od witaminy C enzym PAM, tworząc aktywnego karboksy-amidowanego hormonu.
Wsparcie dla związku pomiędzy witaminą C a biosyntezą wazopresyny pochodzi z badania przeprowadzonego na zwierzętach, w którym centralnie podawano witaminę C.
Badania na zwierzętach, w których centralnie podawana witamina C zwiększała stężenie wazopresyny w krążeniu i wywoływała antydiurezę .
Krążące stężenie wazopresyny gwałtownie wzrasta w początkowej fazie wstrząsu septycznego, ale w drugiej fazie następuje jego znaczny spadek. Pacjenci we wstrząsie septycznym w późnej fazie mają znacznie niższe stężenie krążącej wazopresyny w porównaniu z pacjentami we wstrząsie kardiogennym, pomimo podobnej hipotensji. Spadek stężenia krążącej wazopresyny po wystąpieniu wstrząsu septycznego jest spowodowany wyczerpaniem zapasów przysadkowych i prawdopodobnie również upośledzeniem syntezy wazopresyny. Warto zauważyć, że przysadka mózgowa, gdzie enzym PAM ulega obfitej ekspresji, ma najwyższy poziom witaminy C w organizmie. Można więc przypuszczać, że zubożony status witaminy C u pacjentów z sepsą może przyczyniać się do obserwowanego spadku biosyntezy wazopresyny. Ponadto, pro-wazopresyna, której brakuje karboksyterminalnej aminy dojrzałej wazopresyny, jest istotnie związana ze śmiertelnością u pacjentów z zapaleniem płuc i wstrząsem septycznym, z wyższymi poziomami obserwuje się u osób, które nie przeżyły niż u tych, które przeżyły. Chociaż pro-wazopresyna ma zwiększoną stabilność w krążeniu, wyższy stosunek pro-wazopresyny do dojrzałej wazopresyny może być również spowodowany zmniejszoną potranslacyjną aktywacją hormonu przez PAM z powodu ograniczonej dostępności kofaktorów. Za tym założeniem przemawia obserwacja, że inne peptydowe prohormony, które są substratami PAM (np. pro-adrenomedulina i prokalcytonina) są również podwyższone w ciężkich stanach infekcyjnych, szczególnie u osób, które nie przeżyły. Interesujące jest, że podwyższony poziom prokalcytoniny zmniejsza się po podaniu witaminy C pacjentom septycznym.
Wstrząs septyczny jest zwykle leczony poprzez podawanie wazopresorów katecholaminowych, głównie noradrenaliny, w celu podwyższenia średniego ciśnienia tętniczego do T6S mm Hg. Podawanie wazopresyny jest również zalecane w wytycznych Surviving Sepsis Campaign w celu podwyższenia średniego ciśnienia tętniczego do wartości docelowej lub zmniejszenia dawki noradrenaliny. Podawanie egzogennych wazopresorów chorym we wstrząsie septycznym może jednak powodować niekorzystne skutki uboczne, takie jak niedokrwienie tkanek i w konsekwencji ich martwicę. Na podstawie przedstawionych wcześniej dowodów wysunęliśmy hipotezę, że podawanie witaminy C pacjentom ze wstrząsem septycznym może zmniejszyć zapotrzebowanie na egzogennie podawane wazopresory, poprzez działanie jako kofaktor dla zależnej od enzymów in vivo syntezy noradrenaliny i wazopresyny. Nasza hipoteza została poparta przez cztery ostatnie badania kliniczne, które wykazały zmniejszone zapotrzebowanie na wazopresory i noradrenalinę (zarówno dawkę, jak i czas trwania) po podaniu 6-7 bogów dożylnej witaminy C pacjentom z ciężką sepsą i wstrząsem septycznym. Obecnie prowadzone są inne badania mające na celu potwierdzenie tych wyników.
Funkcje regulacyjne genów
Ostatnie badania odkryły nowe role witaminy C w regulacji aktywności czynników transkrypcyjnych i znaczników epigenetycznych, wpływając w ten sposób na transkrypcję genów i szlaki sygnalizacji komórkowej. Na przykład, zależne od żelaza i 2-oksoglutaranu hydroksylazy asparagylowe i prolowe wymagane do regulacji czynnika transkrypcyjnego czynnika indukowanego hipoksją-1s (HIF-ln) wykorzystują witaminę C jako kofaktor. HIF-1n jest konstytutywnie wyrażonym czynnikiem transkrypcyjnym, który reguluje liczne geny, w tym te zaangażowane w metabolizm energetyczny, sygnalizację angiogenną i regulację naczynioruchową. W warunkach normoksji HIF-1s ulega downregulacji poprzez modyfikacje potranslacyjne z udziałem hydroksylazy, które uniemożliwiają wiązanie koaktywatora i kierują HIF do degradacji proteosomalnej. Podczas hipoksji i niedokrwienia, które obserwuje się w ostrych infekcjach płuc i sepsie, HIF ulega regulacji ze względu na brak substratów (np. tlenu) i kofaktorów (np. witaminy C) wymaganych do zależnej od hydroksylazy redukcji. Chociaż początkowo jest to korzystne dla gospodarza, przedłużająca się aktywacja HIF może prowadzić do rozwoju płuc nadciśnienia i obrzęku. HIF ułatwia również przeżycie neutrofili w miejscach niedotlenienia poprzez opóźnianie apoptozy. U myszy z nokautem Gulo, pozbawionych witaminy C, w warunkach normoksji obserwowano wzrost HIF-1s, wraz z osłabioną apoptozą neutrofili i ich usuwaniem przez makrofagi. HIF-1 u został również zaproponowany jako regulator uwalniania NET przez neutrofile, dostarczając w ten sposób potencjalnego mechanizmu, za pomocą którego witamina C mogłaby zmniejszać wytwarzanie NET przez te komórki.
Niedawno okazało się, że witamina C odgrywa ważną rolę w regulacji demetylacji DNA i histonów, działając jako kofaktor dla enzymów zależnych od żelaza i 2-oksoglutaranu, które hydroksylują metylowane znaczniki epigenetyczne. Witamina C działa jako kofaktor dla dioksygenaz translokacji ten-eleven (TET), które hydroksylują metylowane fragmenty cytozyny w DNA. Znak hydroksymetylocytozyny może być dalej utleniany, a następnie usuwany zarówno przez aktywne, jak i pasywne mechanizmy naprawy DNA, ale może również stanowić sam w sobie znak epigenetyczny. Witamina C jest również kofaktorem dla kilku zawierających domenę Jumonji C demetylaz histonowych (JHDMs), które katalizują demetylację histonów. Metylacja reszt lizyny i argininy na histonach jest ściśle związana z aktywacją lub wyciszeniem transkrypcji. JHDM mogą hydroksylować mono-, di- i trimetylowane reszty lizynowe i argininowe histonów, co prowadzi do demetylacji, a witamina C jest wymagana do optymalnej aktywności katalitycznej i demetylacji przez JHDM. Udział witaminy C w zależnej od JHDM demetylacji histonów został potwierdzony w reprogramowaniu komórek somatycznych. Jest prawdopodobne, że funkcje regulacyjne genów witaminy C odgrywają główną rolę w jej funkcjach immunoregulacyjnych. Na przykład, wstępne dowody wskazują, że witamina C może regulować dojrzewanie komórek T poprzez mechanizmy epigenetyczne obejmujące TETs i demetylację histonów. Stwierdzono, że suplementacja zdrowych ochotników witaminą C moduluje ex vivo stymulowaną lipopolisacharydem ekspresję genów w komórkach jednojądrzastych, szczególnie zwiększając syntezę przeciwzapalnej cytokiny interleukiny-10. Ze względu na tysiące genów regulowanych zarówno przez demetylację DNA i histonów, regulacja epigenomowa przez witaminę C prawdopodobnie odgrywa główną rolę w jej plejotropowych efektach prozdrowotnych i modyfikujących choroby.
Witamina C ma wiele funkcji, które wydają się przyczyniać do korzystnych wyników w ciężkich zakażeniach układu oddechowego, takich jak zapalenie płuc i potencjalnie zagrażający życiu stan sepsy. Obejmują one działanie jako wymiatacz reaktywnych form tlenu i modulator mediatorów zapalenia, jak również kofaktor dla różnych enzymów biosyntetycznych i regulacyjnych, z potencjałem modulowania transkrypcji tysięcy genów i licznych szlaków sygnalizacji komórkowej. Badania obserwacyjne wskazują, że pacjenci z ciężkimi infekcjami dróg oddechowych i sepsą mają uszczuplony status witaminy C podczas choroby, w tym wysoką częstość występowania niedoboru, pomimo zalecanego spożycia. Sugeruje to, że pacjenci ci mają większe zapotrzebowanie na witaminę C, co zostało potwierdzone w małych badaniach interwencyjnych wskazujących, że gramowe dawki witaminy C są wymagane do normalizacji statusu witaminy C u krytycznie chorych pacjentów. Chociaż optymalne spożycie witaminy C w diecie (tj. 200 mg/d) może zmniejszyć ryzyko rozwoju infekcji układu oddechowego , wydaje się, że w miarę postępu choroby zakaźnej wymagane są coraz większe ilości witaminy C. Kilka małych randomizowanych badań kontrolowanych wskazuje, że podawanie gramowych dawek witaminy C pacjentom z zapaleniem płuc i sepsą poprawia czynność wielu narządów, szczególnie płuc, układu sercowo-naczyniowego i nerek, a także potencjalnie obniża śmiertelność. Obecnie prowadzone są większe badania interwencyjne, które mają potwierdzić wpływ witaminy C na śmiertelność. Jeśli te badania potwierdzą wstępnie obiecujące wyniki mniejszych badań, będzie to silnym uzasadnieniem dla wprowadzenia podawania witaminy C do rutynowej praktyki klinicznej w tych schorzeniach, jak również dla oceny wpływu podawania witaminy C na pokrewne schorzenia infekcyjne. W przeciwieństwie do wielu leków, które działają tylko na jeden określony szlak biochemiczny, witamina C działa na wiele szlaków i dlatego może wykazywać działanie ogólnoustrojowe. Do tej pory nie przeprowadzono badań oceniających wpływ podawania witaminy C na długoterminowe wyniki jakości życia pacjentów z zapaleniem płuc i sepsą. Oczekuje się, że odnotowane zależne od witaminy C zmniejszenie dysfunkcji narządów, w tym zmniejszenie ostrej niewydolności nerek, która normalnie wymaga ciągłej dializy lub przeszczepu, znacznie poprawi długoterminową jakość życia pacjentów. Ludzki mózg ma szczególnie wysokie zapotrzebowanie na witaminę C, a zarówno badania obserwacyjne, jak i interwencyjne wykazały odwrotne związki między witaminą C a zaburzeniami funkcji poznawczych i zaburzeniami psychicznymi, takimi jak depresja i lęk. Ponadto witamina C może modulować reakcję na stres, przy czym zaobserwowano odwrotne związki pomiędzy statusem witaminy C a poziomem kortyzolu, i obniżony poziom kortyzolu po interwencji witaminy C. Większość badań interwencyjnych z witaminą C przeprowadzonych u krytycznie chorych pacjentów trwała łącznie 4 dni, co może nie być wystarczające do uzyskania dramatycznego wpływu na jakość życia po 3 lub 6 miesiącach, ze względu na szybki powrót poziomu witaminy C do wartości wyjściowych po zaprzestaniu suplementacji. Ponieważ witamina C jest rozpuszczalna w wodzie i nie jest zatrzymywana przez organizm, utrzymujący się długotrwały wpływ na jakość życia będzie prawdopodobnie wymagał stałej suplementacji witaminy C.
Wykazano, że podawanie witaminy C poprawia jakość życia i zmniejsza objawy u pacjentów onkologicznych, prawdopodobnie poprzez uzupełnianie niewystarczającego poziomu witaminy C oraz zmniejszenie toksyczności pozacelowej i niepożądanych działań ubocznych leków chemioterapeutycznych. Badania na zwierzętach wykazały, że podawanie leków takich jak środki uspokajające, przeciwbólowe i zwiotczające mięśnie zwierzętom syntetyzującym witaminę C stymuluje zwiększoną syntezę7ekrecji witaminy, co sugeruje większe zapotrzebowanie na witaminę C z powodu zwiększonego metabolizmu, gdy podawane są leki. Klenner dowodził również, że penicylina miała opóźniający wpływ na działanie witaminy C u pacjentów z zapaleniem płuc, a w jednym przypadku korzystne efekty uzyskano dopiero po odstawieniu penicyliny. Można więc przypuszczać, że podanie dodatkowej dawki witaminy C pacjentom z sepsą może przeciwdziałać niektórym niekorzystnym skutkom działania wielu leków, które są podawane tym chorym w trakcie intensywnej terapii. Wpływ witaminy C na działania niepożądane związane z lekami i długoterminową jakość życia pacjentów powinien być oceniony w dalszych badaniach klinicznych u pacjentów z ciężkimi infekcjami dróg oddechowych i sepsą.
Materiał na warunkach licencji Creative Commons Attribution License (http://creativecommons.org/licenses/by/4.0). Autor: Anitra C. Carr
Inne materiały
- Znakomity
- Bardzo Dobry
- Dobry
- Przeciętny
- Słaby
- Beznadziejny













Więcej
Detoks narkotykowy alkoholowy nikotynowy
Lista 100 substancji biochemicznych toksycznych wśród nich nie tylko tal ale leki trudno wykryć
Liczba Lekarzy i Pielęgniarek